【報酬改定】医療連携体制加算の運用方法を再検討(就労支援事業)
こんにちは!就労支援事業運営.comの管理人です。国内で、就労支援事業所の開業・経営支援を行っています。令和3年度の障害福祉サービス等報酬改定が4月1日より施行されました。これまで報酬改定検討チームが協議を重ね、障害福祉サービス等の質の向上や持続可能性について体制が改まっています。
今回のビックトピックとして、「医療連携体制加算の見直し」があります。大変解釈が難しい加算であることから、令和3年3月31日に厚生労働省よりQ&Aが発表されました。しかし、既に厚労省の見解と市区町村の見解に食い違いが出ている状況で、運用が難しいことに注意が必要です。今回は、医療連携体制加算の制度解釈について確認していきたいと思います。
そもそも就労支援事業で運用される医療連携体制加算とは?
障害福祉サービスの加算のひとつです。医療的ケアが必要な障害児・者を地域の福祉事業所が積極的に受け入れられるよう整備された加算になります。
算定区分と点数は「医療的ケアと非医療的ケアの違い」や「看護の提供時間の違い」、「1日に一人の看護師が看護を提供する障害者数の違い」によって変わります。区分はⅠ~Ⅶまであり、就労系サービスにおいては32単位~800単位と幅があります。
[参考]厚生労働省:令和3年度障害福祉サービス等報酬改定における主な改定内容;2021.2.4.
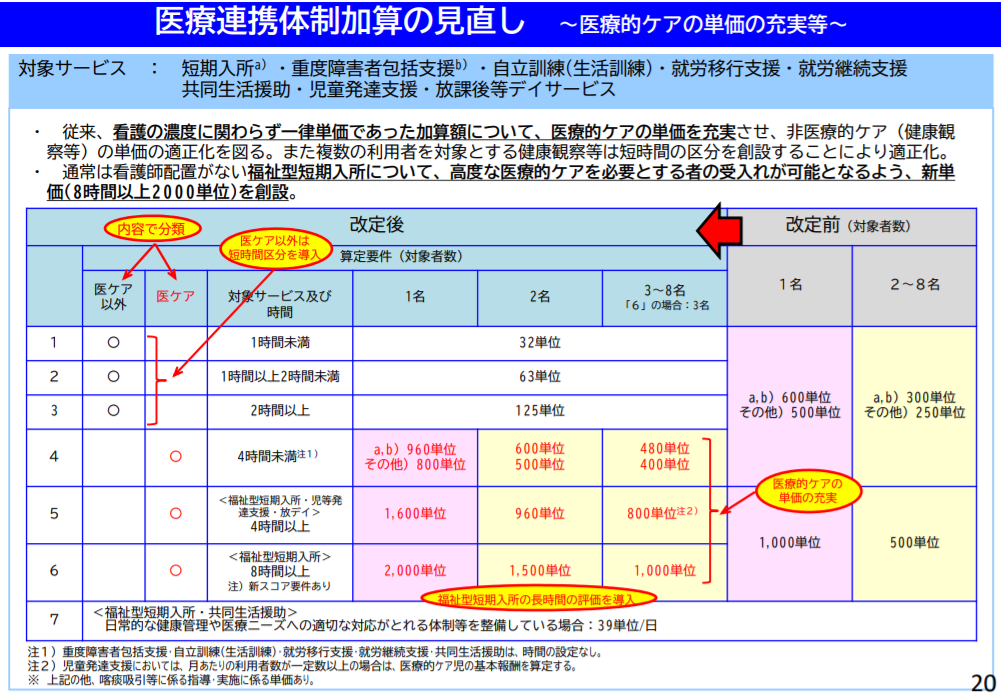
制度改定に至った経緯
大きく3つのポイントがあります。
- 支援意義の疑義
- 障害児・者の重症度に限らず加算点数が平坦化している
- 加算の活用を主目的とした営業活動
近年、就労支援事業所で医療連携体制加算を活用した支援体制の高度化が注目されていました。施設は、本来配置基準がない医療従事者により、体調管理に特化した支援(メンタル変動のチェックや服薬のサポート、医療機関との情報連携など)を障害者に提供することができます。障害者としても事業所での心理的安全性を確保できる点でよい制度でした。
一方で、本加算の算定意義を度外視し、加算を多く取得することが目的となった運用が目立つようになりました。例えば、個別支援計画に実施目的や目標を規定する必要があるなか、担当する看護師と事業所間で情報のやり取りが少なく、口頭の意見交換のみで支援が遂行されてしまうなど、支援意義に疑義が生じる体制で急拡大が起こっていた状況です。
「医療の提供」という言葉は大変解釈の幅が広いです。医療は重度の障害者に対する延命行為から、予防医療まで様々な病気・病状と向き合います。就労支援事業所に通所する障害者は、主として「就労」をキーワードに活動していることから、日常生活は自立(ないしは家族のサポートを受けて自立)しているケースが多いです。就労支援事業所での医療連携体制加算は、精神障害者の病状管理や生活習慣病等の予防医療的側面で運用されることが多いため、一人当たりの支援時間は5~15分程度と短時間です。ただし、取得できる単位数は1回の支援に時間が必要な重症例と変わりません。そこで、単位数の適正化が施行されました。
就労系サービスにおいて新しい医療連携体制加算では何が変わったのか?
医療的ケアと非医療的ケアの解釈
厚生労働大臣が定義する医療的ケアが明確化されました。(厚生労働省告示89号)以下のような行為が記載されています。
- 気管切開の管理
- 鼻咽頭エアウェイの管理
- 酸素療法
- ネブライザーの管理
- 経管栄養
- 中心静脈カテーテルの管理
- 皮下注射
- 血糖測定
- 継続的な透析
- 導尿
- 排便管理
- 痙攣時における座薬挿入、吸引、酸素投与または迷走神経刺激装置の作動等の処置
上記の項目以外の処置は「非医療的ケア」と定義されます。(ただし、個別事例では市区町村の判断等で変わる可能性あり)結果的に、就労支援事業所において精神・発達障害者に提供されるメンタルケア、服薬指導などは非医療的ケアに該当すると解釈されます。
主治医から指示書を受けることが厳格化
医療連携体制加算を運用するにあたっては、利用者個別に原則主治医から指示を受ける必要があります。加えて、指示の具体性や内容の根拠となるように「指示書」として情報共有を行います。
主治医以外の医師から指示を受ける場合には、主治医と指示を出す医師が十分に意見交換を行うことが条件となります。
主治医への定期報告を厳格化
医療連携体制加算の運用によって得られた情報を踏まえ、定期的に主治医へ報告することが厳格化されました。事業所では、看護師が主治医に報告した内容を控え、個別支援計画にも目的・現状・目標等を反映する必要があります。
[参考]厚生労働省:令和3年度障害福祉サービス等報酬改定等に関するQ&A VOL.1(令和3年3月31日)
Q&Aの内容を解説
令和3年3月31日に発表された令和3年度障害福祉サービス等報酬改定に関するQ&A_VOL.1には、医療連携体制加算に関して10個の質疑が掲載されています。以下が記載されている内容です。
※全部で10個の内、9、10は就労系サービスとの関連性が低いため割愛します
医療機関等の「等」とは何を想定しているか?
以下を想定。
- 介護保険や医療保険上の指定を受けた事業所
- 職務に差し支えない範囲で同一法人内の看護職員
看護の提供時間をどのように解釈するのか?
医療的ケアと非医療的ケアで解釈が異なる。
■医療的ケア
- 看護職員の事業所への滞在時間
■非医療的ケア医
- 看護職員が利用者に直接支援を提供した時間
※複合する場合は、それぞれの解釈を合算して判断
医療的ケアを必要とする利用者の判断は誰が行うのか?
事業所が行う。判断基準は医療的ケア判定スコアを参考にする。
バイタルサインの測定のみを行う場合も加算の対象となるのか?
主治医から明確な目的に関する指示が出ている場合には可能。
令和3年3月31日まで主治医以外の医師の指示に基づいて運用しているが、加算の返還が必要か?
不要。
看護師が訪問した日に結果的に医療的ケアを実施しなかった場合はどのように取り扱われるか?
医療的ケアを実施する前提での訪問かつ「医療的ケアを必要とする利用者への看護提供」ということで、算定可能。
9名以上を支援する場合にはどのように運営するのか?
複数名で対応する。
多機能型事業所の場合に支援人数はどのように考えるか?
同一施設として、利用者人数を合算して解釈する。
※その他2つは就労支援事業所に直接関連が無い項目と判断し割愛
就労支援事業所における医療連携の効果的な運用方法は?
これまでの医療連携体制加算は、外部の医療機関(訪問看護ステーション等)と連携して運用しているケースが基本体制かと思います。しかし、今回の法改正により、外部医療機関の看護師と連携するために必要な費用を、加算だけで工面するのは難しくなりました。
よって、既に支援員に看護職員がいる、または、新たに従業員を雇用する予定がある施設が障害者の支援品質向上を目的に、医療連携体制加算(特に非医療的ケア)を活用をする体制が整備されていくものと考えています。
近年の就労系サービスにおいて、障害者支援の質向上にかかる指針が示されています。質の解釈は大変難しいものであると思いますが大きく以下の要素に分けることができます。
- 障害者の就労能力の発展に寄与した支援づくり
- 多様な症状を有する障害者を受け入れる運営体制
- 職員のスキルアップを体系的に整備している事業所づくり
- 障害度に関係なく地域が連携して障害者の体調安定を実現する取り組み
- 外部企業と連携体制を構築し障害者の積極的な社会参加を促進
就労支援事業所が支援する障害者は、近年の多様性社会において障害特性も多様化しています。加えて、就労支援事業所の利用割合が多い精神障害者は全国で増加傾向です。就労支援事業所が積極的に医療機関と連携することで、医学的根拠を踏まえ支援プログラムを立案することができます。専門知識を有するポジションであるがゆえに、専属支援員として看護職員は適任です。
現在、医療機関と密に連携した取り組みを実施できている事業所は少ないです。先行的に仕組みを整備することで、ユニークな事業所づくりを行うことが可能です。
まとめ
令和3年度障害福祉サービス等報酬改定において、医療連携体制加算の見直しは大きな変更点です。変更経緯は複雑なものでありましたが、医療と福祉の連携は今後ますます重要になります。多様性を尊重する現代だからこそ、専門性が強く活きる側面があります。事業所の成長戦略として、看護職員と連携した事業所づくりにトライしてみてはいかがでしょうか?就労支援事業運営.comは、国家資格保有者が福祉と医療の連携支援をサポートしています。新たに、医療連携体制加算を活用した取り組みを実施したいという方、また、新規開設を検討中の方には、医療知見を取り入れた事業所づくりをご提案することが可能です。お気軽にお問い合わせください。
最後までご覧いただきありがとうございます。




